Виды расстройств личности и особенности их лечения
Главной особенностью расстройств личности являются ярко выраженные дезадаптивные особенности психики – такие пациенты не умеют и не могут ладить с окружающими, приспосабливаться к новым условиям. Ранее расстройства личности назывались психопатией, однако со временем специалисты приняли западную точку зрения – психопатия все-таки является отдельным психическим расстройством. Существует несколько видов расстройств личности, иногда встречаются смешанные типы заболевания. Лечение должно осуществляться только опытными специалистами, однако основной проблемой данного расстройства является то, что пациенты в большинстве своем не признают своих психических проблем.
Виды расстройств личности и особенности их лечения
Каждый пятнадцатый житель нашей планеты страдает от расстройства личности. Причем сам он вряд ли воспринимает свое состояние как болезнь, которая требует обращения к специалистам. Все свои поступки он будет оправдывать и считать свое поведение нормальным. Лечение отрицает, а последствия непредсказуемы.
Личностное расстройство: трудности адаптации
Расстройство личности — это дезатаптивная модель поведения, обусловленная стойким психическим нарушением, которое не связано с соматическим или неврологическим заболеванием. Эта патология трудно поддается корректировке, поскольку пациент не считает, что ему требуется лечение. Отсутствует мотивация, которая является катализатором к позитивным сдвигам. Сам индивидуум не стремится избавиться от нарушения и плохо идет на контакт с психотерапевтами. Позднее обращение к специалистам приводит к тому, что пациент попадает на прием к психиатру уже в стадии глубокой запущенности заболевания. Снять симптоматику и вылечить бывает сложно. Первые признаки заболевания активно проявляются в подростковом возрасте. До этого периода возможны отдельные эпизоды, но только после периода пубертата можно говорить о проблеме. Индивидуумы, у которых когнитивное личностное расстройство, не понимают, почему окружающие говорят о каких-либо их проблемах. Ведь они считают, что поведение и поступки в норме. Людей с личностными расстройствами плохо воспринимают в обществе. У них нередко возникают трудности в личностном общении. Но при этом, больные не чувствуют мук угрызения совести и не имеют сочувствия к другим. Через определенное время их взаимоотношение с миром выстраивается не по принципу личной адаптации к социуму, а по схеме, кода социум вынужден принимать или не принимать проблемную личность. Отсутствие мотивации и желания лечиться усугубляет проблему, поскольку не каждый врач может найти подход к такому пациенту, снять симптомы обострения и помочь избавиться от проблемы.
Специфические расстройства личности
- § Параноидальное — у больного преобладают сверхценные идеи. Своей личности он приписывает особое значение. А вот к окружающим относится враждебно, подозревая их в злых умыслах. Человек с патологией не признает ее наличия. Когда родные или близкие обращают внимание на когнитивное отклонение и пытаются отвести к специалисту, тот будет заверять, что с ним все в порядке и отрицать наличие проблемы. Очень чувствителен к критике.
- § Шизоидное — этот диагноз характеризуется интровертностью, замкнутостью, снижением интереса к жизненным вещам. Больной не воспринимает принятых норм социального поведения, часто ведет себя эксцентрично. Шизоидные нарушения личности бывают связанны с большим увлечением каким-либо родом деятельности, в котором индивидуум преуспевает. Например, он может патологически увлекаться различными оздоровительными системами, вплоть до того, что привлекать в свои интересы и других людей. Специалисты считают, что таким образом происходит замещение определенной асоциальности. Также такие пациенты могут иметь проблемы с алкоголем, наркотиками или другими видами зависимости.
- § Диссоциальное — характерной чертой такого расстройства личности является вызывающее когнетивное поведение больного с целью получения желаемого. При всем этом такие пациенты способны располагать к себе людей, включая медиков. Особо ярко данный вид проявляется в позднем подростковом возрасте.
- § Истерическое — главной целью таких больных является привлечение внимания к своей персоне любым способом, включая вызывающее поведение. Диагноз характерен больше для женского пола. Наблюдаются нетипичные капризность, непостоянство желаний, экстравагантность, лживость. С целью привлечения внимания пациент придумывает себе несуществующие болезни, симптоматику которых может выдавать вегетативная система и снять которую сложно.
- § Обсессивно-компульсийное — больные этим видом расстройства личности патологически стремятся к порядку и совершенству. У них отсутствует чувство юмора, они стараются быть во всем идеальными. Когда поставленные идеальные цели не достигаются, могут впадать в депрессивные состояния.
- § Тревожное — такое личностное расстройство характеризуется культивацией комплекса личной неполноценности. Больные пребывают в состоянии вечной тревоги и неуверенности. С детских лет такие пациенты застенчивые и робкие. Часто подозревают других в неприязни. Имеют склонность к депрессиям.
- § Нарциссическое — отклонение, при котором у человека с детства проявляется самолюбование, желание, чтобы им постоянно восхищались. Такой больной не приемлет критику: реагирует на нее либо с обидой, либо с агрессией. Безразличен к чувствам других людей, склонен к их эксплуатации для достижения собственных целей.
Причины, которые вызывают расстройства личности и поведения
- § типы психопатий кластера А: параноидные и шизоидные;
- § психопатии кластера Б: истерические, асоциальные, нарциссические;
- § типы психопатий кластера В: обсессивно-компульсивные, депрессивные.
Смешанное расстройство личности
Этот тип психопатий изучен меньше других. Классификация не имеет особых критериев. У больного проявляются формы то одного, то другого типа нарушений, которые не носят стойкого характера. Поэтому такой вид расстройства еще называют мозаичной психопатией. Но человеку со смешанным типом расстройства также трудно ужиться в социуме из-за особенностей своего поведения. Неустойчивость характера часто является основой, которая способствует развитию разных видов зависимости. Расстройство личности смешанного типа может сопровождаться алкоголизмом, наркоманией, игровой зависимостью. Мозаичная психопатия может соединять симптомы шизоидного и параноидального типа. Такие люди не умеют выстраивать социальные контакты в обществе, одержимы сверхценными идеями. При преобладании параноидальных признаков, пациенты страдают от повышенной подозрительности. Они склонны к скандалам, угрозам, любят писать гневные жалобы на всех и вся. Специалистов настораживает, если в одном пациенте уживаются признаки (классификация) нескольких расстройств: шизоидного, истерического, астенического, возбудимого. В этом случае существует большой риск развития шизофрении. К мозаичным видам патологии могут приводить травмы головного мозга или осложнения после целого ряда заболеваний. Такое смешанное расстройство личности считается приобретенным. Если рассматривать ситуацию подробно, то она будет выглядеть так: у человека уже врожденно есть склонность к мозаической психопатии, на которую из-за определенных обстоятельств накладывается органическая патология. Мозаичное расстройство требует специфического лечения только в том случае, когда обостряются симптомы, или если идет наслоение органического происхождения. Тогда специалистом могут быть назначены нейролептики, транквилизаторы, витамины.
Инфантильное расстройство личности
При таком типе психопатии ярко выражены признаки социальной незрелости. Человек не способен противостоять стрессовым ситуациям и снять напряжение. В сложных обстоятельствах он не контролирует свои эмоции по аналогии с тем, как это делают дети. Инфантильные расстройства личности впервые ярко о себе заявляют в подростковом периоде. Гормональные бури, которые происходят в это время с человеком, вызывают изменения и в психоэмоциональной сфере. По мере взросления диагноз может только прогрессировать. Окончательно говорить о наличии заболевания можно только после достижения 16-17 лет. В стрессовых обстоятельствах больной проявляет себя незрелым, плохо контролирует агрессию, тревогу, страх. Такого человека не берут на военную службу, отказывают в приеме на работу в силовые структуры. Разрешения на ношение оружия или получение водительских прав решается ограничено и строго индивидуально, согласно оценке признаков и состояния.
Транзиторное расстройство личности
- § дезориентация;
- § галлюцинации;
- § бред;
- § заторможеность вербальных и двигательных функций.
Лечение личностных расстройств
Когда человеку ставится диагноз психопатии, он с ним редко бывает согласен. Особенность этого заболевания именно в том, что пациент не видит проблемы в себе, а ищет их в других. Лечение в таком случае всегда затруднительно. По статистике только каждый пятый из них согласен принять помощь. Лечение психопатий проводится индивидуально. Оно включает сеансы психотерапии и при необходимости — применение лекарственных средств. В сложных случаях, когда асоциальное поведение больного представляет угрозу для окружающих, лечение может проводиться стационарно. Споры среди специалистов вызывает лечение пограничных состояний. Одни считают, что помощь пациенту нужна только в период обострений, а другие настаивают на постоянной поддержке. В любом случае, лечение психопатий продолжается на протяжении многих лет. При склонности пациента к импульсивным поступкам, которые могут угрожать жизни и здоровью, подключаются психотропные препараты.
Ипохондрическое расстройство

Если у человека появляется навязчивое беспокойство по поводу собственного здоровья, он начинает искать (и находит!) у себя различные заболевания, хотя в реальности никаких предпосылок к этому нет, то врачи говорят об ипохондрии. Мало того, что такие люди сами себя убеждают в наличии какого-заболевания, они умудряются заставить поверить в это даже лечащего врача. Эта проблема требует безусловного вмешательства специалиста.
Причины возникновения ипохондрии
Ипохондрическое расстройство может быть самостоятельным заболеванием, но нередко оно входит в комплекс других психических расстройств. Ипохондрия может быть составляющим звеном депрессивного расстройства, причем, в этом случае негативный психоэмоциональный фон, переживания и расстройства действительно приводят к ухудшению здоровья.
В настоящее время выделяют следующие предрасполагающие факторы:
- определенная структура личности (в первую очередь) – склонность к повышенному вниманию к своему организму и его функциям: такие люди привыкли «прислушиваться» к тому, что с ними происходит, как они себя чувствуют;
- наследственность – если у ребенка хотя бы один родитель ипохондричен, то имеется высокая вероятность того, что такое же расстройство в будущем разовьется и у него;
- неправильно восприятие стимулов работы внутренних органов, которые воспринимаются как симптомы «страшного» заболевания, например, начинается «урчание» в животе, которое вызвано обычным перемещением газов по кишечнику, а больной видит в этом признаки непроходимости кишечника;
- подражание окружающим – речь идет о ребенке, который видит рядом с собой больного человека и отмечает повышенное внимание к нему: он придумывает себе болезнь, чтобы тоже оказаться в центре внимания.
Особое внимание стоит обратить на реально присутствующие соматические заболевания — если они протекают в тяжелой форме, то у человека может возникнуть страх, что и является провоцирующим фактором развития ипохондрии в будущем. Чаще всего ипохондрическое расстройство связано с тяжелыми жизненными ситуациями, конфликтами, но сам больной отрицает такую взаимосвязь.
Как выглядит ипохондрик
Симптомы рассматриваемого расстройства могут варьировать по степени выраженности от легких до тяжелых (достигая порой размаха ипохондрического бреда).
- Навязчивые мысли о своем здоровье, о том, что какие-либо процессы в организме могут происходить неполноценно, сомнения в правильности интерпретации результатов обследования врачами – такие пациенты напряжённо «прислушиваются к себе», порой рассматривают свои кожные покровы и слизистые, ощупывают себя и т.д., сдают повторные анализы даже при негативных результатах предыдущих, постоянно читают медицинскую литературу и сравнивают описания различных заболеваний со своими ощущениями.
- Непоколебимая уверенность в присутствии тяжелого соматического заболевания. Причем в обратного пациента не могут убедить ни результаты анализов и инструментальных обследований, ни консультации у ведущих специалистов. Уверенность может касаться не только патологии, но и физического недостатка или уродства.
- Полный отказ от понимания того, что присутствующие признаки/симптомы — это не свидетельство заболевания, а нормальные процессы в организме.
- Порой пациент может успокаиваться после беседы с врачом, который доходчиво объяснил все происходящее с позиций медицинской логики, но крайне ненадолго – буквально на следующий день (или даже через несколько часов) сомнения вспыхивают с новой силой и вновь завладевают разумом больного.
Но ипохондрика можно выявить гораздо проще – достаточно просто с ним несколько раз пообщаться:
- в разговоре присутствуют только темы здоровья, лечения и самочувствия;
- всегда подчеркивается присутствие симптомов;
- разговор может свестись к просматриванию медицинской карты и обсуждению «бездействия» врачей.
Человек с ипохондрическим расстройством не просто боится заболеть — он уже «болеет» и поэтому ежечасно проверяет пульс, сердцебиение, артериальное давление у себя. Любые отклонения от общепринятых норм воспринимаются как трагедия и подтверждение мнимого диагноза, а такие физиологические процессы как одышка, учащенное сердцебиение становятся поводом для очередного обращения за медицинской помощью.
Здоровье у людей с ипохондрическим расстройством может быть и идеальным, но они все равно будут четко ощущать зябкость пальцев рук, учащенное сердцебиение, жжение или покалывание в определенных местах. Когда после тщательного обследования врачи исключают какую-либо патологию, то ипохондрик просто недоумевает и начинает сомневаться в профессионализме медиков.
При посещении врача ипохондрик ведет себя очень характерно – начинает перечислять свои жалобы, предъявлять кипу документации, связанную с предыдущими обследованиями. Если врач пытается убедить пациента в том, что он здоров, то это приводит к аффективному состоянию ипохондрика – он начинает кричать, биться в истерике и даже швыряться предметами, чтобы привлечь к себе и своим болезням внимание.
Другая разновидность ипохондрии – это так называемая «ипохондрия здоровья». Так называется стремление во что бы то ни стало это здоровье сохранить, не имея никаких заболеваний. Ипохондрики как правило, бегают в парке, ведут здоровый образ жизни и правильно питаются. Иногда в погоне за здоровьем такие люди дают себе предельные нагрузки и в результате только ухудшает свое состояние.
Отдельно стоит упомянуть об обратном синдроме – отрицании болезни. Человек с таким расстройством будучи на самом деле тяжело болен, о чем свидетельствуют результаты обследований и осмотров врачей, категорично не признает никаких диагнозов и считает себя абсолютно здоровым. Такое расстройство опасно для человека, ведь будет упущено время, когда лечение патологии может принести положительные результаты.
Обратите внимание: личности, страдающие рассматриваемым расстройством, часто занимаются самолечением – подбирают какие-то неадекватные диеты, начинают усиленно заниматься физкультурой, принимают биологически активные добавки и витамины. Людей-ипохондриков очень легко обмануть, чем и пользуются мошенники, продавая им за большие деньги обычные «витаминки».
Синдром Марфана

Синдром Марфана — наследственное заболевание, которое проявляется системным поражением соединительной ткани в организме человека. В результате болезни происходят нарушения строения скелета и кожи, работы глаз, сердечно-сосудистой, дыхательной и других систем организма. Эту генетическую мутацию нельзя предотвратить или вылечить, но правильно подобранное лечение способно продлить пациентам жизнь и предупредить развитие опасных осложнений.
Причины синдрома Марфана
Данное генетическое заболевание вызвано дефектом гена FBN1 в длинном плече 15 хромосомы. Этот ген кодирует белок гликопротеин фибриллин-1, который отвечает за прочность и эластичность соединительной ткани. Соответственно, все проявления патологии связаны с тем, что соединительнотканные структуры в организме человека теряют свои нормальные свойства.
Наследуется мутация по аутосомно-доминантному признаку, то есть дети получают патологический ген от родителей, которые страдают от патологии. При этом шанс ребенка получить мутацию от одного из родителей составляет 50% (рис. 1). Синдром не передается через поколение: здоровые дети больных родителей не могут передать ген своим потомкам.
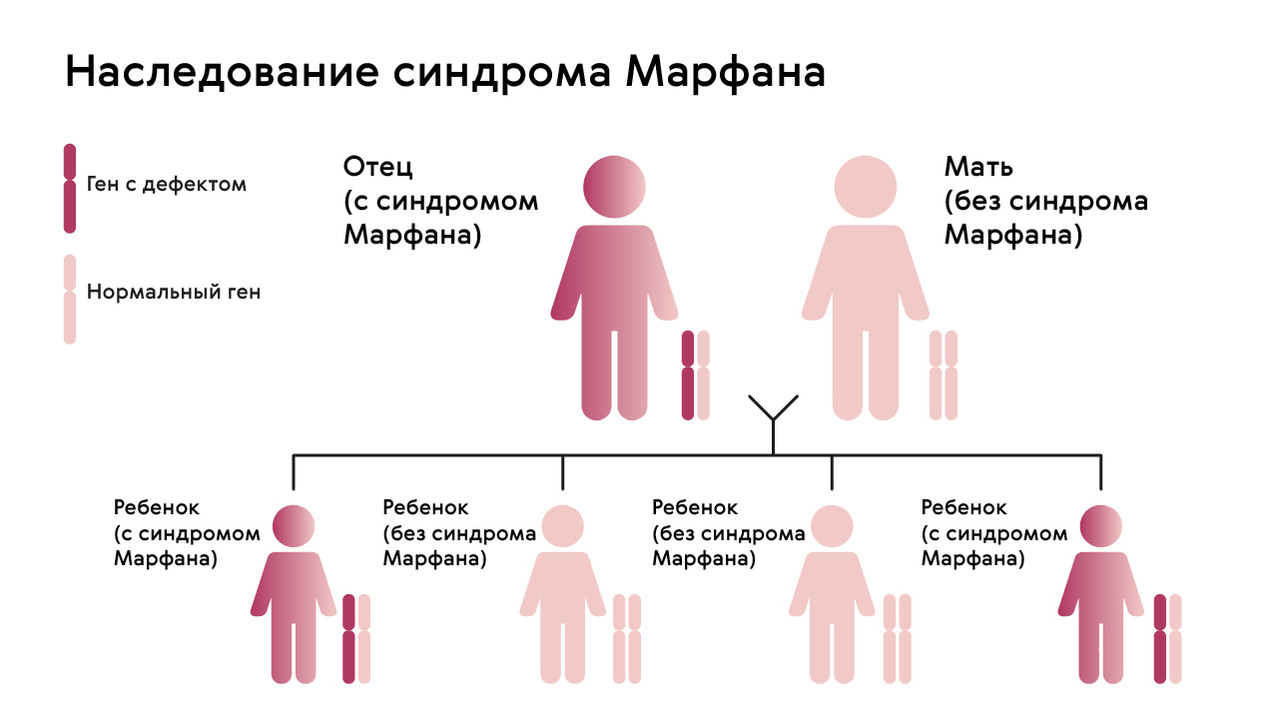
Рисунок. 1. Схема наследования синдрома Марфана. Источник: МедПортал
Однако примерно у 25% людей с синдромом Марфана никто из родителей не оказывается носителем аномалии гена FBN1: в таком случае мутация развивается спонтанно.
До сих пор не выявлено определенных факторов риска развития этого генетического нарушения: заболевание встречается одинаково часто среди мужчин и женщин, а его распространенность не зависит от расы или этнической группы. Частота заболеваемости у этой патологии составляет примерно 1 случай на 5–10 тысяч.
Если клинические признаки мутации ярко выражены, заподозрить болезнь можно уже в первые месяцы жизни ребенка, но стертые формы заболевания часто проявляются уже во взрослом возрасте, когда пациент обращается к врачам по поводу различных проявлений синдрома.
Важно! Не стоит записываться на генетическое обследование в качестве медосмотра. Поиски «поломки» гена FBN1 оправданы только в случае, если болезнь проявляет себя характерными признаками: бессимптомное носительство этой мутации невозможно. Если у одного из родителей установлен этот диагноз, будущей маме следует пройти генетическое обследование еще до родов. Это позволит заранее узнать, передалась ли аномалия ребенку.
Классификация синдрома Марфана
Выделяют несколько форм заболевания в зависимости от особенностей клинических проявлений генетической мутации.
Существуют две основные клинические формы патологии:
- Стертая. Таким пациентам «везет» больше: аномалия у них проявляется поражениями только одной-двух систем организма, а симптомы выражены незначительно. Люди могут жить практически нормальной жизнью, несмотря на болезнь.
- Выраженная. В таких случаях поражаются три и более систем организма, либо значительно нарушается функционирование одной из систем.
В зависимости от степени проявления выделяют легкие, среднетяжелые и тяжелые формы синдрома Марфана. Тяжелые патологии встречаются гораздо реже: частота их выявления составляет примерно 1 на 25–50 тысяч человек.
Принципиальную роль в определении прогноза болезни играет характер ее течения:
- Прогрессирующий. В этом случае постоянно появляются новые симптомы заболевания, степень тяжести увеличивается, а с каждым годом жизни пациента возрастают риски фатальных осложнений.
- Стабильный. Такой характер считается наиболее благоприятным: у пациентов со стабильными проявлениями синдрома Марфана клиническая картина практически не меняется на протяжении жизни.
Выделяют три разных, но похожих заболевания:
- Синдром Марфана — стертая форма патологии с положительным результатом генетического тестирования.
- Болезнь Марфана — классическая клиническая картина с подтвержденным семейным наследованием.
- Марфаноподобный синдром — проявление патологии соединительной ткани без генетической мутации.
Первые признаки заболевания чаще всего проявляются еще в детском возрасте. К подростковому периоду становится понятно, насколько быстро у пациента прогрессирует болезнь, вызванная мутацией гена FBN1.
Симптомы синдрома Марфана
Проявления генетического дефекта могут быть выражены в разной степени: от легкого изменения строения соединительной ткани до тяжелых нарушений жизненно важных функций организма. Иными словами, внешние признаки аномалии у разных пациентов могут значительно отличаться, несмотря на одинаковый генетический дефект.
Классической триадой синдрома Марфана считаются: скелетные нарушения, смещение хрусталика и расслоение аорты (рис. 2). Также системное поражение соединительной ткани у пациентов становится причиной развития нарушений работы практически всех органов и систем организма.
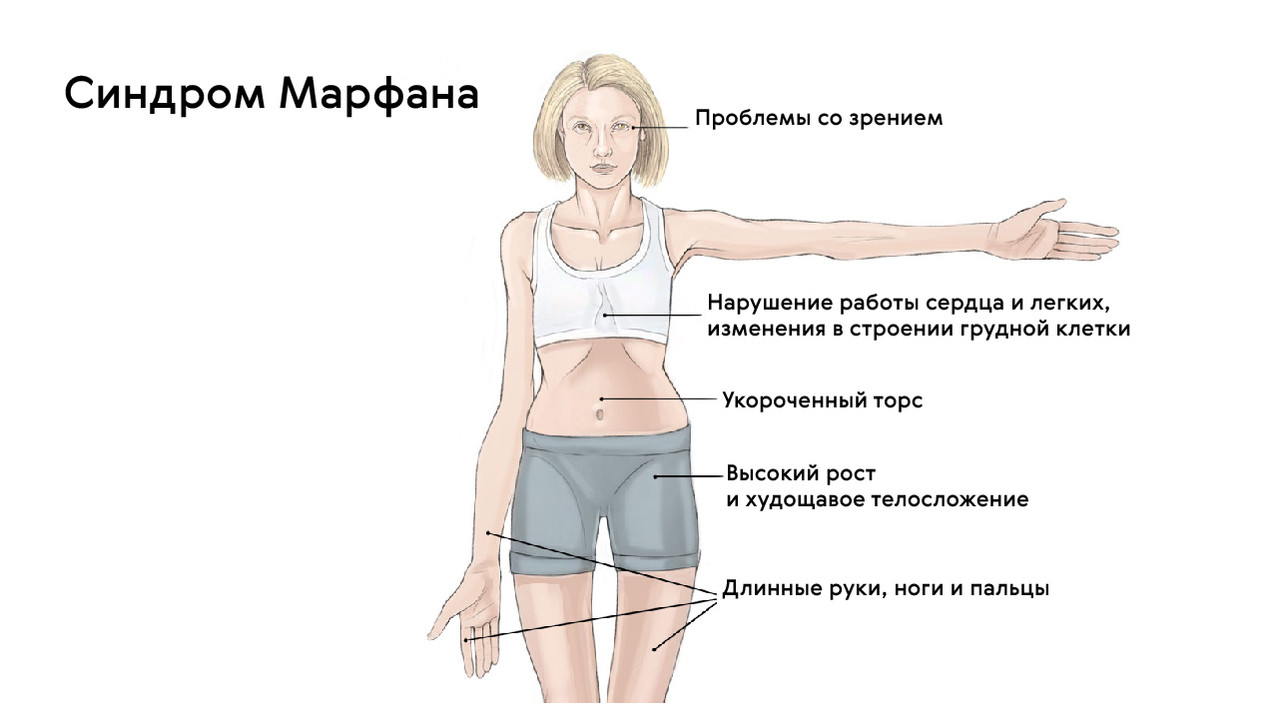
Рисунок 2. Классические проявления синдрома Марфана. Источник: zinkmd.com
Костно-мышечная система
Выраженность симптомов поражения опорно-двигательного аппарата зависит от тяжести случая и особенностей организма пациента.
Для людей с синдромом Марфана характерен чрезвычайно высокий рост: обычно дети «перерастают» всех членов семьи. При этом часто, особенно в детском возрасте, привлекает внимание нестандартная длина рук: их размах оказывается больше, чем длина тела.
Яркий симптом болезни — патологически удлиненные и тонкие пальцы, так называемые «пальцы паука» (арахнодактилия) (рис. 3).
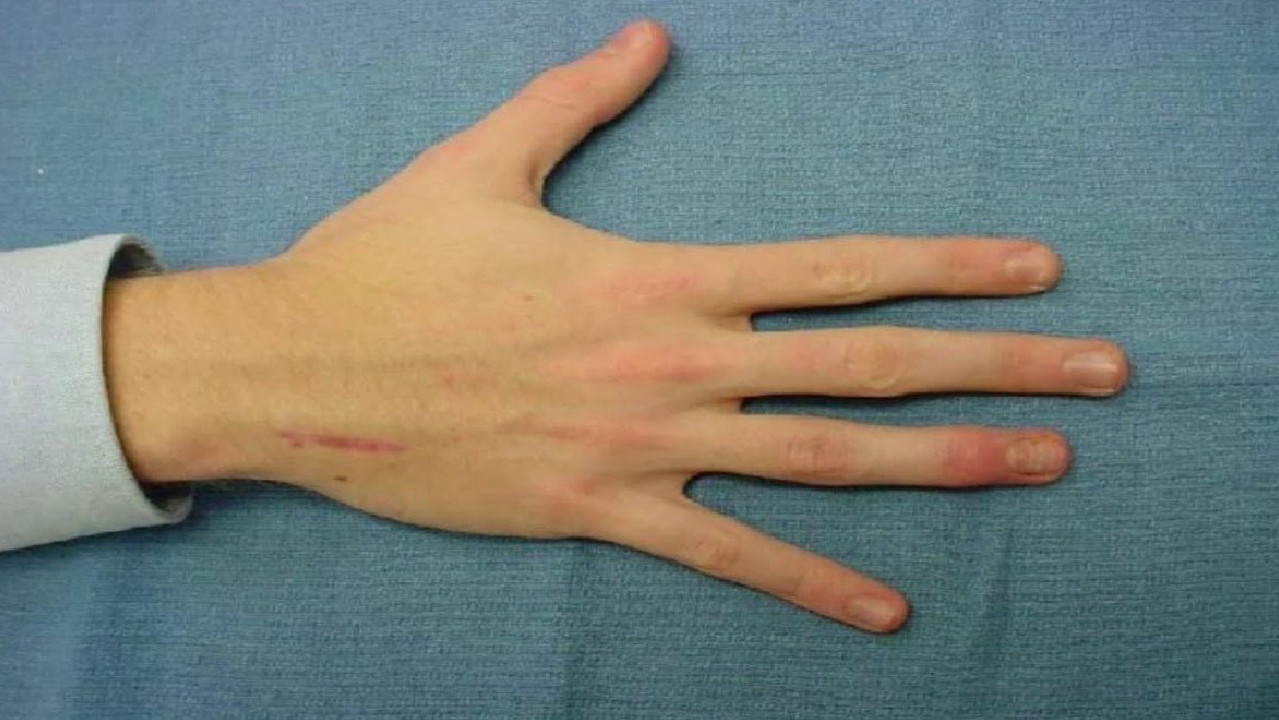
Рисунок 3. Арахнодактилия. Источник: twitter.com
Проверить наличие симптома можно с помощью теста большого пальца кисти — у пациентов с арахнодактилией часть большого пальца (дистальная фаланга) выступает за край сжатой в кулак ладони (рис. 4).
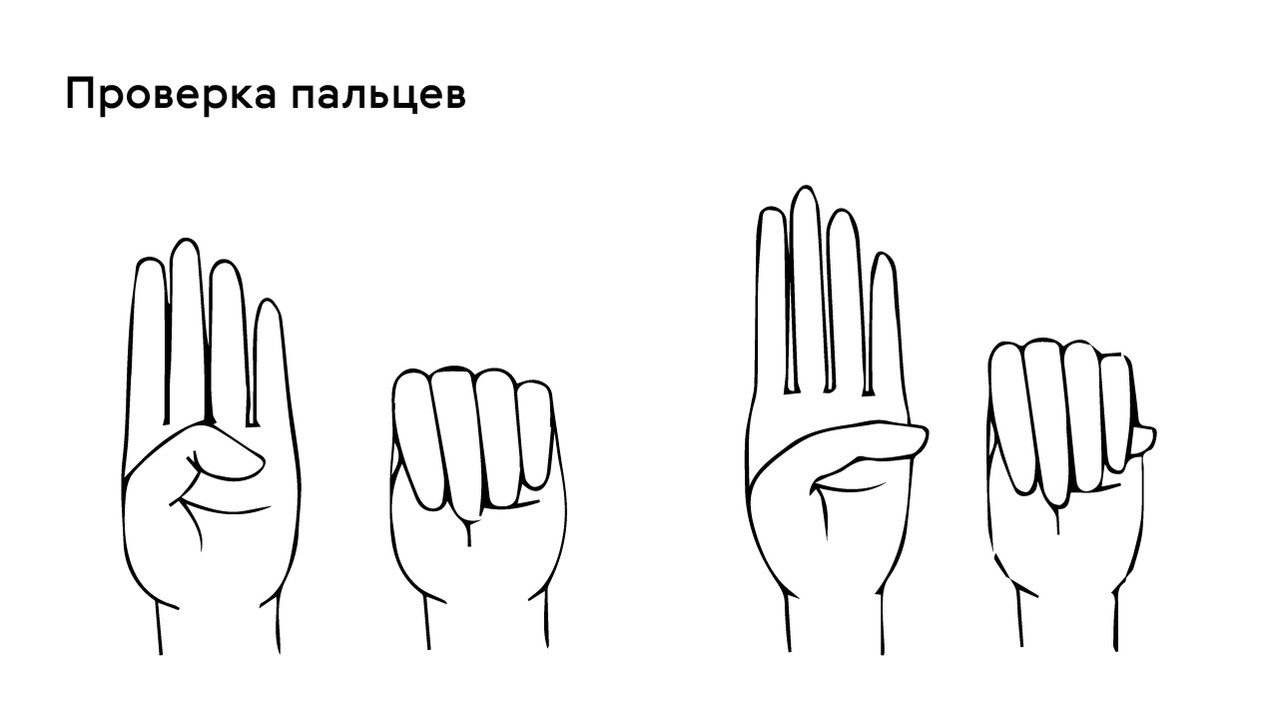
Рисунок 4. Проверка на арахнодактилию. Источник
Лицо людей с синдромом Марфана обычно вытянутое и худое. Этому способствует высокое положение свода верхнего неба, удлиненный череп и патологическая худоба.
Также для таких пациентов характерны деформации грудной клетки, которые могут быть в двух вариантах: смещение грудины внутрь (воронкообразная грудь) или наружу (килевидная грудь, рис. 5).
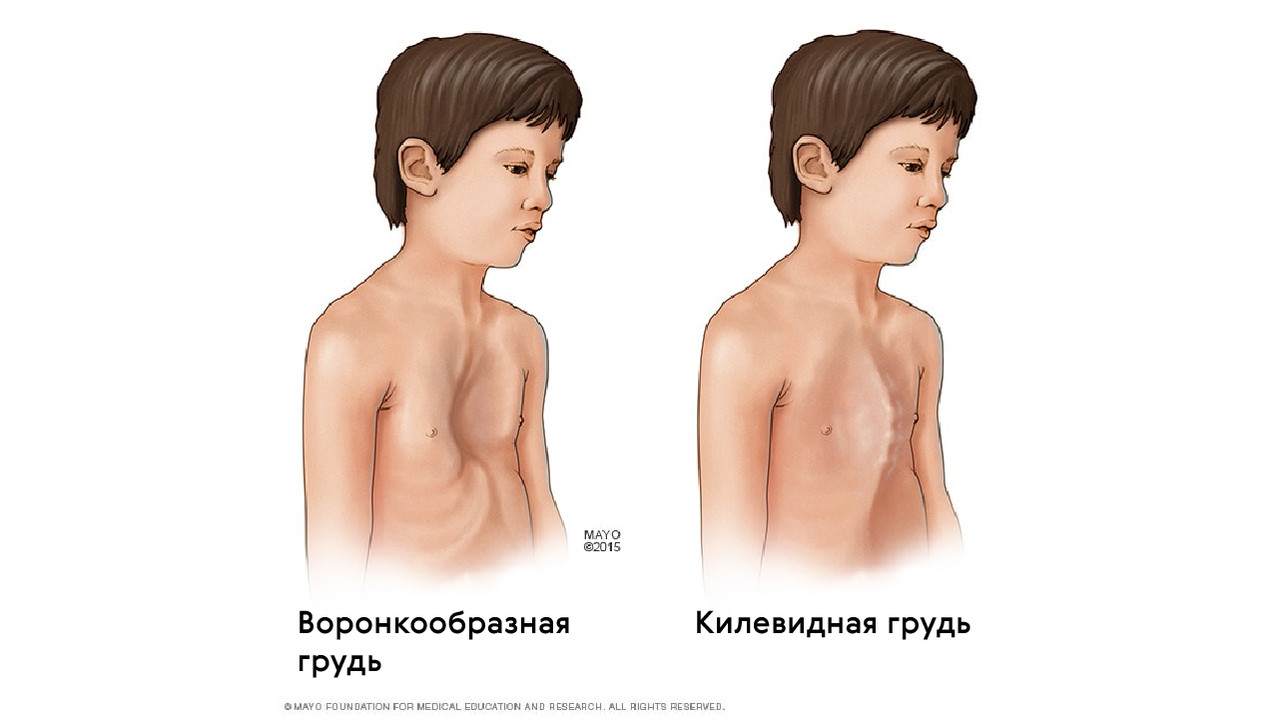
Рисунок 5. Воронкообразная и килевидная деформации грудной клетки при синдроме Марфана. Источник: mayoclinic.org
Осанка пациентов с синдромом Марфана в большинстве случаев нарушена. Чаще всего определяются различные степени выраженности сколиоза (отклонение позвоночного столба в сторону) или кифоза (формирование «горба»).
Кроме того, пациенты с FBN1 мутацией часто страдают от:
- плоскостопия;
- повышенной подвижности всех суставов;
- слабости связочного аппарата.
У пациентов с синдромом Марфана часто плохо развиты мышечные структуры и практически нет подкожно-жирового слоя. Движения пациентов с этой патологией неловкие, они часто получают различные травмы.
Высокий темп роста и нарушения выработки белков соединительной ткани определяют патологии кожи у людей с мутацией гена FBN1. Клинически это проявляется в виде повышенной растяжимости кожных структур с образованием светлых полос — «растяжек» (стрий).
Зрение
Дефекты гена FBN1 определяют склонность к патологиям зрительной системы. Чаще всего повреждения глаз у пациентов с синдромом Марфана включают в себя:
- выраженную близорукость;
- подвывих или изменение положения хрусталика;
- высокий риск внезапной отслойки сетчатки глаза.
Кроме того, у таких пациентов гораздо раньше может развиться катаракта или глаукома: те патологии органа зрения, которые считаются возрастными у здоровых людей.
Органы дыхания
В легких пациентов с синдромом Марфана может патологически разрастаться соединительная ткань. Это приводит к формированию сужения бронхов и легочного фиброза. Нередко на фоне генетической мутации развивается бронхиальная астма или хроническое обструктивное заболевание легких. Генетическая аномалия также определяет возможность развития спонтанного пневмоторакса — неотложной ситуации, в которой в полость вокруг легких попадает воздух, и легкое резко уменьшается в размерах («спадается»).
Желудочно-кишечный тракт
Процессы пищеварения у людей с FBN1 мутацией меняются: нарушается моторика кишечника, появляются патологии желчного пузыря, часто развиваются гастриты, язвенные дефекты, дисбиоз.
Почечный аппарат
У пациентов с синдромом Марфана чаще находят аномалии почек: опущение органов, расширение почечных лоханок, патологическую подвижность почек.
Нервная система и психическая сфера
Хотя в большинстве случаев у пациентов с синдромом Марфана не происходит нарушений работы мозговых структур, некоторые патологические изменения нервной системы могут присутствовать. Например, расширение соединительнотканной капсулы, которая окружает спинной мозг, может приводить к нарушениям движений в нижних конечностях, работы мочевого пузыря и кишечника. Для таких пациентов характерно развитие синдрома хронической усталости — астения, склонность к депрессии. Интеллектуальная деятельность в большинстве случаев не нарушена, даже наоборот: среди пациентов с синдромом Марфана есть люди с интеллектом значительно выше среднего.
Сердечно-сосудистая система
Кардиологи выявляют нарушения ритма сердца у людей с синдромом Марфана. У пациентов с этой патологией часто нарушается структура аортального клапана — соединительнотканной перегородки, которая предупреждает обратный ток крови из аорты в сердце. Это приводит к развитию порока сердца — аортальной недостаточности. Также могут развиваться другие пороки сердца, например, пролапс или недостаточность митрального клапана, а на пораженных участках часто развивается инфекционно-воспалительный процесс — бактериальный эндокардит.
Самую большую опасность представляют патологические изменения в главном сосуде организма — аорте. У 65–100% людей с синдромом Марфана есть большой риск поражения луковицы (наиболее близкая к сердцу часть аорты) и восходящей дуги этой артерии — тех частей, которые непосредственно выходят из сердца. Поскольку внутренний слой стенки сосудов также содержит волокна соединительной ткани, они склонны к износу, а давление крови в аорте выше, чем в других участках сосудистого русла. Это приводит к тому, что сосуд постепенно расширяется, и может произойти патологическое скопление крови между сосудистыми стенками с формированием мешковидного выпячивания (аневризмы) или спонтанный разрыв артерии.
Почему при определении признаков синдрома Марфана нужно обратиться к врачу?
Сама по себе генетическая аномалия совместима с жизнью. Однако опасны последствия болезни, вызванной FBN1 мутацией:
- разрывы крупных сосудов, чаще всего — аорты;
- хроническая сердечная недостаточность — неспособность сердца обеспечивать необходимую работу для кровоснабжения всех органов;
- снижение остроты зрения или полная потеря зрительной функции.
Разрыв аневризмы аорты или другого магистрального сосуда часто заканчивается моментальным летальным исходом. Хроническая сердечная недостаточность может перейти в острую форму, а без экстренной медицинской помощи также привести к фатальным последствиям — внезапной коронарной смерти. Именно эти осложнения чаще всего приводит к гибели детей с синдромом Марфана. Особая опасность ждет женщину с синдромом мутации гена FBN1 во время беременности: повышенная нагрузка на аорту в разы увеличивает риск ее разрыва.
Чтобы предупредить развитие опасных осложнений и компенсировать возникающие нарушения, родителям нужно как можно раньше обратиться за медицинской помощью при первом подозрении на синдром Марфана у ребенка. При этом важно не только однократно провести обследование, но и стать на учет к врачам, которые занимаются коррекцией проявлений синдрома:
- специалисту по генетическим болезням;
- кардиологу;
- ортопеду-вертебрологу;
- дерматологу;
- офтальмологу;
- гастроэнтерологу.
Список специалистов зависит от степени выраженности заболевания, при этом регулярно необходимо проходить комплексные профилактические осмотры для раннего выявления новых нарушений.
Синдром Марфана — болезнь гениев?
С синдромом Марфана связаны не только многочисленные поводы для обращения к врачам. Часто люди с мутацией гена FBN1 компенсируют физические проявления болезни интеллектуальными способностями, поэтому это генетическое заболевание даже называют «синдромом гениев». Считается, что повышенный выброс адреналина из-за патологических изменений в надпочечниках определяет высокий тонус умственной и психической активности у таких пациентов. Именно поэтому в числе людей с синдромом Марфана можно найти известных личностей. Например, Юлию Цезарю, Аврааму Линкольну и Шарлю де Голлю патология не помешала стать известными политическими деятелями; Ганс Христиан Андерсен и Корней Чуковский создали уникальные литературные произведения, а Никколо Паганини прославился как гениальный музыкант.
Современные знаменитости также не скрывают свои недостатки и становятся еще более популярными из-за генетического дефекта. Например, солисту американской рок-группы Deerhunter Брэдфорду Коксу нетипичная внешность придает особый шарм, а испанский актер Хавьер Ботет очень востребован, поскольку правдоподобно и талантливо играет отрицательных героев в голливудских фильмах ужасов (рис. 6).

Рисунок 6. Актер Хавьер Ботет, страдающий синдромом Марфана. Источник: kinopoisk.ru
Диагностика синдрома Марфана
Диагностика генетической аномалии включает в себя комплекс мероприятий по определению всех симптомов болезни, а также изучению вероятности развития мутации:
- Сбор жалоб — детальное изучение всех патологических признаков.
- Определение анамнеза — выяснение состояния здоровья родителей.
- Тщательный осмотр, измерение роста, размаха рук и других антропометрических показателей. Скрининговый тест для детей в возрасте 7–18 лет — это измерение длины среднего пальца руки. У пациентов с синдромом Марфана показатель превышает отметку в 10 см.
Генетическое обследование включает в себя выявление генотипа ДНК — идентификацию мутаций в гене FBN1. При возможности назначают специфические лабораторные тесты — определение выведения с мочой метаболитов соединительной ткани, таких как оксипролин и гликозаминогликаны.
Чтобы подтвердить нарушения развития соединительной ткани и оценить степень выраженности мутации гена FBN1, пациентам с подозрением на синдром Марфана назначают:
- ЭКГ;
- УЗИ сердца;
- КТ-ангиографию аорты и других сосудов;
- КТ грудной и брюшной полостей;
- МРТ позвоночника и головного мозга;
- специфические обследования на осмотре у офтальмолога;
- биопсию кожи.
Для окончательного определения диагноза используют общепринятые Гентские критерии 2010 года, согласно которым диагноз устанавливают в случаях:
- подтвержденной мутации гена FBN1 и расширения корня аорты или эктопией хрусталика;
- подтвержденного расширения корня аорты в сочетании с эктопией хрусталика;
- подтвержденной эктопии хрусталика в сочетании с любыми признаками системного поражения соединительной ткани.
Важно! Существует группа «марфаноподобных» синдромов, при которых внешне пациенты очень напоминают больных с аномалией гена FBN1, но причина их патологии скрывается в других нарушениях. К примеру, гомоцистинурия — это обменное заболевание, которое проявляется системными изменениями соединительной ткани, но может приводить к внезапным инсультам и существенно замедляет умственное развитие ребенка. Поэтому важно точно определить причину заболевания соединительной ткани и своевременно начать лечение.
Лечение синдрома Марфана
К сожалению, на сегодняшний день лекарственные методы терапии этой генетической патологии еще не разработаны. Однако пациентам с синдромом Марфана важно соблюдать все назначения врачей, чтобы устранить симптомы патологии и замедлить темпы ее развития.
Лечение зависит от клинических проявлений болезни:
- при аневризме аорты назначают препараты, которые снижают частоту и силу сердечных сокращений, снимая избыточную нагрузку на сосуды;
- пациентам с синдромом Марфана часто назначают антигипертензивные препараты для снижения артериального давления;
- хондроитин и глюкозамин относятся к естественным компонентам соединительной ткани — их прием улучшает структуру хрящей и предупреждает патологии суставов;
- для стимуляции образования коллагена выписывают специальные БАДы — L-карнитин, витамины из групп С, D, Е, В, а также кальций, цинк и другие пищевые добавки.
Пациентам противопоказаны физические нагрузки, постоянная активность, травмоопасные игры. Рацион питания людей с синдромом Марфана должен быть насыщен белками, полезными жирными кислотами, микро- и макроэлементами. Для поддержки структур скелета пациентам с мутацией в гене FBN1 показано ношение корсетов, укрепление мышц с помощью ЛФК и оздоровительного массажа.
В некоторых случаях может помочь только хирургическое лечение — операции по замене части аорты, клапанов, исправлению костных патологий или коррекции патологий глаза, которые существенно снижают риски опасных осложнений.
Прогноз
Современные методы исследования в медицине позволяют выявлять заболевание у детей в раннем возрасте. Это помогает повысить качество жизни таких пациентов и предупредить раннюю смертность. Продолжительность жизни людей с синдромом Марфана при бережном отношении к своему здоровью достигает 70 лет. Прогноз болезни во многом зависит от выраженности сердечно-сосудистых патологий, поскольку выживание пациентов с этой генетической аномалией определяет состояние аорты и риск ее спонтанного разрыва. Такие люди требуют постоянного наблюдения у врачей различных специальностей для своевременной коррекции проявлений синдрома.
Заключение
Конечно, жизнь с этой генетической мутацией становится сложнее, но при правильном подходе к собственному здоровью и своевременному обследованию у врачей пациентам с синдромом Марфана удается компенсировать все проявления заболевания и не допустить развития фатальных осложнений.
Активисты с синдромом Марфана создают тематические сообщества по всему миру: мощная поддержка людей с такой же генетической аномалией позволяет пациентам не чувствовать себя одинокими.
Источник https://www.israclinic.com/nashi-publikatsii/psikhiatriya/vidy-rasstroystv-lichnosti-i-osobennosti-ikh-lecheniya/
Источник https://www.celt.ru/napravlenija/psihiatrija/zabolevanija/ipohondricheskoe-rasstroistvo/
Источник https://medportal.ru/enc/rheumatology/systemic/sindrom-marfana/
